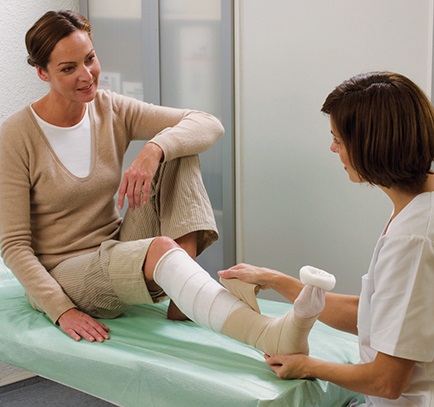
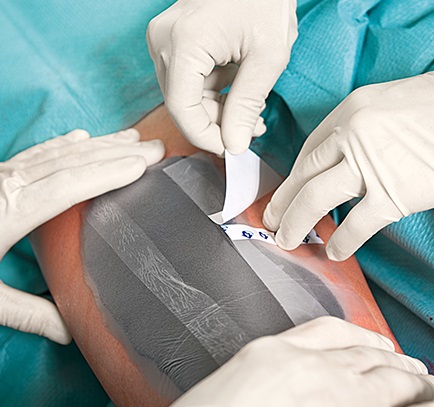
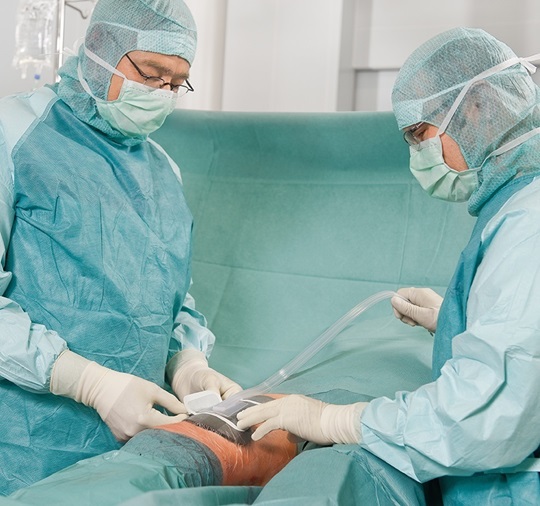
Uma ferida é considerada crónica se dentro de um período aceitável de tempo, apresenta apenas um pequeno, ou nenhum, sinal de cicatrização, apesar de ser utilizada a terapia adequada. Estas feridas não são normalmente causadas por fatores externos, como abrasões ou queimaduras, mas estão mais provavelmente relacionadas com lesões implícitas e influências negativas. Isto culmina no desenvolvimento de tecido lesado como resultado de um metabolismo com distúrbios. Estas perturbações podem atrasar ou mesmo evitar o processo normal de cicatrização da ferida.
Os tipos mais frequentes de feridas crónicas são: feridas de pressão (úlceras do decúbito, escaras), feridas na parte inferior da perna (também chamadas pernas ulceradas/úlcera na perna e Ulcus cruris) e síndrome do pé diabético.
Quanto mais cedo for diagnosticada uma ferida crónica, maiores são as probabilidades de cicatrização. Por isso, é importante que a pessoa afetada interprete os sinais iniciais corretamente e obtenha assistência médica na fase inicial.
Que sinais prematuros devem ser observados em indivíduos com estas feridas?