Durch den Schaumverband HydroTac kann die Epithelisierung beschleunigt werden – und HydroClean schafft durch die Stimulation des Aufbaus von Granulationsgewebe[23] die Voraussetzungen dafür. Das beweist eine aktuelle Studie.
Die kutane Wundheilung beruht grundsätzlich auf der Fähigkeit der Haut zur Regeneration von Epithelien und Reparation von Hautbindegewebe. Sie stellt einen komplexen biologischen, in Kaskaden ablaufenden Prozess dar mit dem Ziel, die Integrität der Haut wiederherzustellen. Dieses Ziel ist erreicht, wenn der Hautdefekt mit einer belastungsfähigen Epitheldecke geschlossen ist. [22]
Die (Re-)Epithelisierung ist ein Vorgang, der einige Besonderheiten aufzuweisen hat. Nach dem Muster der physiologischen Regeneration heilen lediglich oberflächliche Schürfwunden der Haut. Alle anderen Hautwunden ersetzen den entstandenen Gewebeverlust durch Mitose und Migration (Zellteilung und -wanderung) stoffwechselaktiver Epithelzellen vom Wundrand bzw. von erhalten gebliebenen Hautanhangsgebilden aus. Dabei werden Mitose und Migration maßgeblich durch Wachstumsfaktoren gesteuert und sind auf das Engste mit der Ausbildung der Wundgranulation verknüpft. [22]
Bei vielen Wundpatienten – vor allem älteren – ist damit zu rechnen, dass Störungen durch die wundauslösenden Grunderkrankungen wie beispielsweise Venenleiden oder Diabetes mellitus, aber auch durch den Allgemeinzustand des Patienten die normalen Wundheilungsmechanismen behindern. Je länger dabei eine Wunde besteht, desto schwieriger wird es, einen Wundverschluss zu erreichen. Denn diese Wunden werden chronisch und weisen meist eine schwache chronische Entzündung auf, die die nächsten Schritte der Heilungskaskade unterbindet, nämlich den Aufbau von Granulationsgewebe und den epithelialen Wundverschluss. [22]
Es besteht nun Konsens darüber, dass nur wenige Therapiemöglichkeiten zur Beschleunigung des Epithelisierungsprozesses bestehen. Von den Optionen wie Meshgraft-Spalthauttransplantationen, Lappenplastiken und experimentellen Behandlungen wie der autologen / allogenen Keratinozytentransplantation profitieren nur wenige Patienten. Konservative Therapiemöglichkeiten zur Beschleunigung des epithelialen Wundverschlusses und damit zur Verkürzung der Heilungszeit gibt es praktisch nicht.
Das Konzept HydroTac als Lösung
Grundlage des Konzeptes von HydroTac war die Frage: Kann die Aktivität von Wachstumsfaktoren im Wundbett so gesteigert werden, dass epitheliale Zellen einwandern, um die Wunde zu verschließen? Praktisch gesehen stimuliert dieses Konzept die Epithelisierung durch die Akkumulation von Wachstumsfaktoren.
Eine erhöhte Konzentration endogener Wachstumsfaktoren würde die Aktivität / Migration von Epithelzellen (Keratinozyten) steigern und so für einen Boost im Wundverschluss sorgen [22]. Erreichen lässt sich die Förderung endogener Wachstumsfaktoren mit einer speziellen Polymerchemie. Dabei konnte in einer Untersuchung [1] gezeigt werden, dass sich hydratisierte Polyurethane [14] dafür am besten eignen.
Hydratisierte Polyurethane – Basis von HydroTac
Basis für die Fähigkeit von HydroTac, den Wundheilungsprozess zu beschleunigen und die Epithelisierung zu stimulieren [1,2,3,13,14] ist die AquaClear Gel Technologie mit hydratisierten Polyurethanen. HydroTac kann Wundexsudat absorbieren und Feuchtigkeit abgeben, sogar dann, wenn es auf trockenen Wunden appliziert wird. Damit sorgt HydroTac für eine optimale Feuchtigkeitsregulierung, was die Bildung von Epithelgewebe fördert. [6,18,19]
Die hydratisierten Polyurethane können aber noch mehr: Entsprechend eines bestimmten Effektes, der als „molecular crowding“ beschrieben ist, steigern sie die Konzentration endogener Wachstumsfaktoren und erhöhen damit die Aktivität von Epithelzellen (Keratinozyten), um den Epithelisierungsprozess zu stimulieren [14]. Dieses Verfahren eröffnet Wundtherapeuten die Option, den epithelialen Wundverschluss konservativ zu beeinflussen und zu beschleunigen. [14]
Auch die Patienten profitieren davon. Denn die Technik wurde dahingehend optimiert, dass sie in eine Wundauflage aus Schaumstoff – in HydroTac – integriert und damit besonders einfach zu applizieren ist.
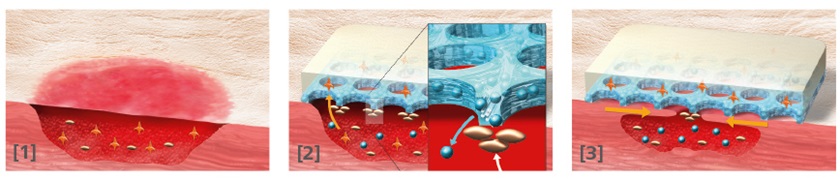
HydroClean im Zusammenspiel mit HydroTac
Die Menge an Granulationsgewebe ist von ausschlaggebender Bedeutung für die Wirksamkeit von HydroTac. Dies beweist auch die BOOST-CLOSURE Studie, die im September 2018 im JOURNAL OF WOUND CARE, Vol. 27, NO 9, publiziert wurde [15] und HydroTac in einer achtwöchigen Beobachtungsstudie auf klinische Eignung und Handhabungscharakteristika bewertete.
So heilten in der Gruppe der Wunden mit mehr als 45 % Granulationsgewebe zu Beginn der Studie 15 Wunden. Dagegen heilte in der Gruppe mit weniger als 45 % Granulationsgewebe nur eine Wunde. [15] Wunden mit mehr als 45 % Granulationsgewebe zeigten auch eine wesentlich bessere Reduktion der Wundfläche als Wunden mit weniger als 45 %.[15]
Der Phase der Wundreinigung und Konditionierung mit Aufbau von Granulationsgewebe ist also größte Beachtung zu schenken und mit geeigneten Wundauflagen zu befördern. [15] Das hydroaktive Wundkissen HydroClean, das zusammen mit dem Schaumverband HydroTac das Konzept der HydroTherapy bildet, ist dabei Mittel der Wahl.
BOOST-CLOSURE Studie: HydroTac überzeugt
Gegenstand der Studie war der Schaumstoffverband HydroTac und die Variante HydroTac comfort. Zielsetzung der Studie war die klinische Bewertung des Verbandkonzeptes für Patientinnen und Patienten mit venösen Beinulzera.
In einer multizentrischen, offenen Anwendungsbeobachtung wurden insgesamt 128 Patientinnen und Patienten über einen Zeitraum von acht Wochen behandelt und die Daten für 123 Behandlungsverläufe erfasst.
Einschlusskriterien für Patientinnen und Patienten waren: ≥ 18 Jahre alt, ein venöses Beinulkus über einen Zeitraum von 3 bis 16 Monaten trotz angemessener medizinischer Behandlung, Anwendung von angemessener Kompressionstherapie (Bandagen oder Strümpfe) und die Bereitschaft, die Kompressionstherapie über den Verlauf der Studie fortzusetzen, Größe des venösen Beinulkus von 5 - 50 cm2, Wundbett zu ≥ 50 % bedeckt mit Granulationsgewebe, Knöchel-Arm-Index (ABI) von ≥ 0,8 sowie tastbare Fußpulse.
Die Wunden waren durchschnittlich für 11,5 ± 8,5 Monate vorhanden. Bei 69 Patientinnen und Patienten (56,1 %) lag das Wundalter über sechs Monate und bei 42 Patientinnen und Patienten (34,1 %) über 12 Monate.
Die durchschnittliche Wundgröße wurde mittels der Acetat-Methode auf 13,3 ± 9,8 cm2 berechnet. Die Anzahl der Wunden größer als 10 cm2 lag bei 52 (42,3 %).
Diese Studie wurde durch Ethikkommissionen in Deutschland und Polen geprüft. Teilnehmerinnen und Teilnehmer wurden in Deutschland und Polen zwischen Januar 2016 und September 2017 rekrutiert.
Der Schaumverband (HydroTac) ist für Wunden mit wenig bis moderater Exsudatmenge indiziert. Verbandwechsel fanden nach Ermessen der behandelnden Ärzte statt. Die Spüllösungen konnten bei den Verbandwechseln frei gewählt werden. Andere allgemeine und lokale Behandlungen waren erlaubt und mussten in den Patientenprüfbögen festgehalten werden.
Jedes Studienzentrum wurde gebeten, die Kompressionstherapie nach den jeweiligen institutionellen Standards anzuwenden.
Die venösen Beinulzera wurden über einen Zeitraum von acht Wochen alle zwei Wochen durch die Prüfärztin / den Prüfarzt bewertet und dokumentiert. Dies führte zu fünf. Es gab einen Nachfolgebesuch nach 12 Wochen, der auch durch ein Telefongespräch ersetzt werden konnte.
5 Patientinnen und Patienten mussten aus der Analyse ausgeschlossen werden, da nur jeweils eine Messung der Wundgröße vorlag. 104 Patientinnen und Patienten schlossen die achtwöchige Studie ab.
Bei 19 Patientinnen und Patienten wurde die Studie frühzeitig abgebrochen, da die Wunde abgeheilt war (n=5), die Einwilligung zurückgezogen wurde (n=2), eine Unverträglichkeit des Produktes auftrat (n=5) oder andere Gründe vorlagen (n=7).
Ergebnisse
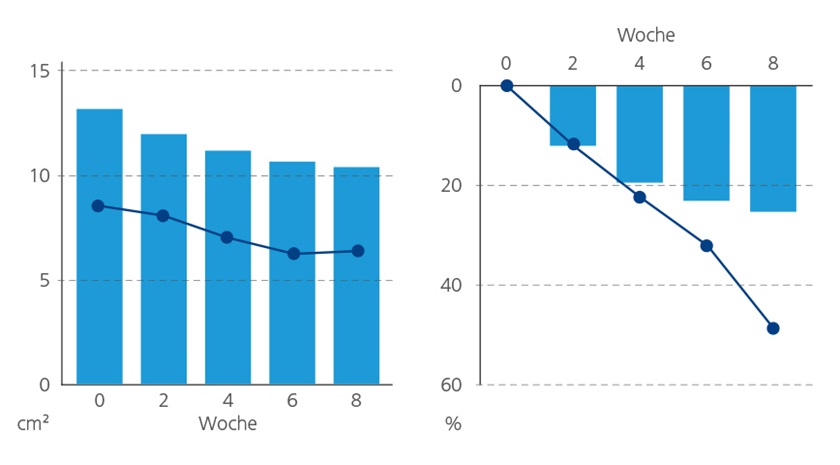
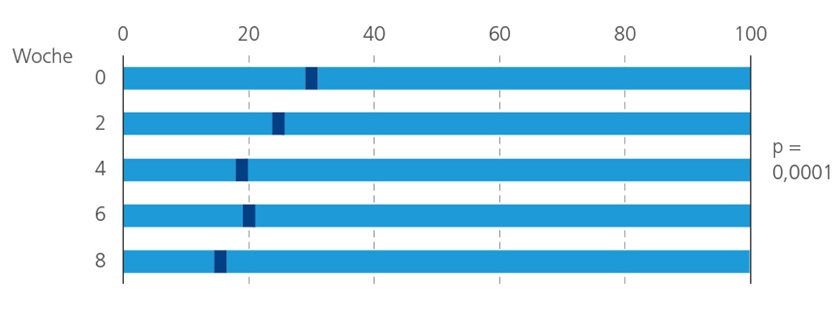
Der Anteil der Wunden, bei denen eine Reduktion von ≥ 40 % erzielt wurde, betrug 54,5 % in Woche acht. 44,5 % aller Wunden zeigten eine Reduktion der Wundfläche von ≥ 60 %. Eine vollständige Heilung wurde bei 16 Wunden (13 %) beobachtet.
Die durchschnittliche Wundfläche sank von 13,3 ± 9,8 cm2 auf 10,5 ± 12,2 cm2 in Woche acht. Dies entspricht einer absoluten Reduktion von 2,8 ± 9,3 cm2. Die durchschnittliche Reduktion der Wundfläche lag bei 25,2 ± 75,8 %.
Die meisten der Wunden zeigten geringe (36,6 %) bis moderate (58,5 %) Exsudatmengen zu Beginn der Studie. Starke Exsudation wurde bei 4,1 % der Wunden beobachtet. Am Ende des achtwöchigen Beobachtungszeitraums wurden Exsudatmengen als keine (17,8 %), gering (44,1 %), moderat (44,1 %), viel (8,5 %) und sehr viel (2,5 %) eingestuft.
Zu Beginn bzw. am Ende der Studie wurde die Umgebungshaut als normal (26,8 %, Ende 35,6 %), erythematös (34,1 %, Ende 27,1 %), nicht spezifisches Ekzem (4,1 %, Ende 1,7 %) und Vesikel (0,8 %, Ende 1,7 %) und bei 2,5 % als „allergische Reaktionen“ beschrieben.
Die mittleren Schmerzniveaus für die letzten 24 Stunden auf der VAS-Skala von 0-100 sanken signifikant von 30 zu Beginn der Studie auf 15,5 am Ende der Studie. Auch die mittleren Schmerzniveaus bei Verbandwechseln sanken signifikant von 30 zu Beginn der Studie auf 12,5 am Ende der Studie.
Patientinnen und Patienten berichteten am Ende der Studie nicht nur über wesentlich weniger Schmerzen, sondern auch über eine bessere Lebensqualität. Am bemerkenswertesten waren die verbesserte Mobilität (keine Mobilitätsprobleme von 41,0 % zu Beginn der Studie auf 53,1 % in Woche acht), weniger Schmerzen / Beschwerden (keine Probleme von 13,9 % zu Beginn auf 30,1 % am Ende der Studie) und weniger Symptome von Angstzuständen / Depressionen (keine Probleme von 45,7 % zu Beginn auf 56,6% am Studienende).
Diese wurden durch die Ärztinnen und Ärzte auf einer 6-Punkte-Skala von „sehr gut“ bis „nicht ausreichend“ und „kann nicht bewertet werden“ bewertet. Insgesamt bewerteten Ärztinnen und Ärzte mit „sehr gut“ bis „zufriedenstellend“:
- Hautfreundlichkeit zu 92,4 %
- Wundrandschutz zu 87,3 %
- Feuchtigkeitsversorgung des Wundbettes zu 88,1 %
- Absorptionsfähigkeit zu 99,2 %
- Entfernbarkeit zu 98,2 %
- Polsterung zu 94,0 %
- Kontakt mit dem Wundbett zu 95,8 %
- Geschmeidigkeit und Anpassungsfähigkeit zu 95,8 %
Der Gesamteindruck wurde zu 89,0 % als „sehr gut“ bis „angemessen“ bewertet.
Quellen
[1] Humbert, P. et al. (2014). Protease-modulating polyacrylate-based hydrogel stimulates wound bed preparation in venous leg ulcers – a randomized controlled trial. Journal of the European Academy of Dermatology and Venereology 28(12), Seiten 1742-1750.
[2] Smola, H. (2016). Simplified treatment options require high-performance dressings – from molecular mechanisms to intelligent dressing choices. EWMA 2016. Bremen, 11.-13. Mai 2016.
[3] Smola, H. et al. (2016). Hydrated polyurethane polymers to increase growth factor bioavailability in wound healing. HydroTherapy Symposium: A New Perspective on Wound Cleansing, Debridement and Healing. London, 3. März 2016.
[4] Eming, S., Smola, H., Hartmann, B. et al. (2008). The inhibition of matrix metalloproteinase activity in chronic wounds by a polyacrylate superabsorber. Biomaterials 29: 2, 2932-2940
[5] Ousey, K. et al. (2016). Hydro-Responsive Wound Dressings simplify T.I.M.E. wound management framework. British Journal of Community Nursing 21 (Supplt. 12), pp. S39-S49.
[6] Spruce, P. et al. (2016). Introducing HydroClean® plus for wound-bed preparation: a case series. Wounds International 7(1), pp. 26-32.
[7] Ousey, K. et al. (2016). HydroClean® plus: a new perspective to wound cleansing and debridement. Wounds UK 12(1), pp. 94-104.
[8] Atkin, L. and Rippon, M. (2016). Autolysis: mechanisms of action in the removal of devitalised tissue. British Journal of Nursing 25(20), Seiten S40-S47.
[9] Humbert P., et al. on behalf of the CLEANSITE study group. Protease-modulating polyacrylate- based hydrogel stimulates wound bed preparation in venous leg ulcers a randomized controlled trial. Journal of the European Academy of Dermatology and Venereology 2014; 28:12, 1742-50.
[10] Knestele, M (2004) The treatment of problematic wounds with HydroClean plus - tried and tested over many years in clinical practice. HARTMANN Data on file.
[11] Bruggisser, R. (2005). Bacterial and fungal absorption properties of a hydrogel dressing with a superabsorbent polymer core. J Wound Care 14, 438 -42
[12] Smola H.: Stimulation of epithelial migration - novel material based approaches. Presented at EWMA Congress, 2015, London. Data on file: in-vivio study, H. Smola.
[13] Humbert P., Faivre B., Véran Y., et al.: Protease-modulating polyacrylate-based hydrogel stimulates wound bed preparation in venous leg ulcers--a randomized controlled trial. J Eur Acad Dermatol Venereol. 28:1742-50 (2014)./ Zöllner et al., Biometric report on HydroTac (comfort) dated 6th June 2010
[14] Ergebnis von in-vitro Studie präsentiert am EORS Kongress 2014 von Smola H., Maier G., Juninger M., Kettel K., Smola S mit dem Titel „Hydrated polyurethane polymers to increase growth factor bioavailabilty in wound healing.“
[15] Mikosiński J, Kotala M, Stücker M, Twardowska-Saucha K, Bonnekoh B, Pańczak K, Aleksiejew-Kleszczyński T, Dissemond J, Eming SA, Kaspar D, Rousseau A, Bewert J, Schröder W, Smola H. (2018) Clinical assessment of a foam dressing containing growth factor-enhancing hydrated polyurethanes. J Wound Care. 2018 Sep 2;27(9):608-618. doi: 10.12968/jowc.2018.27.9.608.
[16] Ousey, K. et al. (2016). HydroTherapy Made Easy. Wounds UK 12(4).
[17] Knowles, D. et al. (2016). HydroTherapy® wound healing of a post amputation site. Wounds K Annual Conference. Harrogate, 14-16 November, 2016.
[18] Smola, H. et al. (2014). Hydrated polyurethane polymers to increase growth factor bioavailability in wound healing. EORS Congress. Nantes, 2-4 July, 2014.
[19] Spruce, P. and Bullough, L. (2016). HydroTac®: case studies of use. HydroTherapy Symposium: A New Perspective on Wound Cleansing, Debridement and Healing. London, 3 March, 2016.
[20] Spruce, P. et al. (2016). A case study series evaluation of HydroTac®. HydroTherapy Symposium: A New Perspective on Wound Cleansing, Debridement and Healing. London, 3 March, 2016.
[21] Smola, H. et al. (2016). From material science to clinical application – a novel foam dressing for the treatment of granulating wounds. HydroTherapy Symposium: A New Perspective on Wound Cleansing, Debridement and Healing. London, 3 March.
[22] Smola, H., „Die Wundheilung beschleunigen mit dem neuen HydroTac in der HydroTherapy“, WundForum 1/2016, S. 6
[23] Hodgson, H. et al. (2017). A multicentre, clinical evaluation of a hydro-responsive wound dressing: the Glasgow experience. Journal of Wound Care 26(11), pp. 643-650

