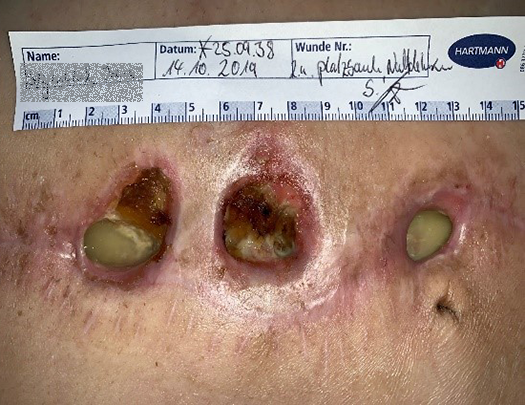
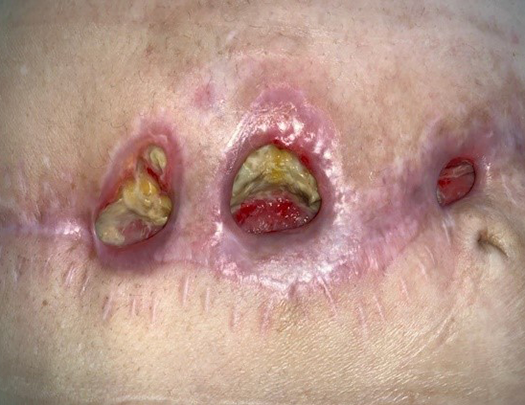
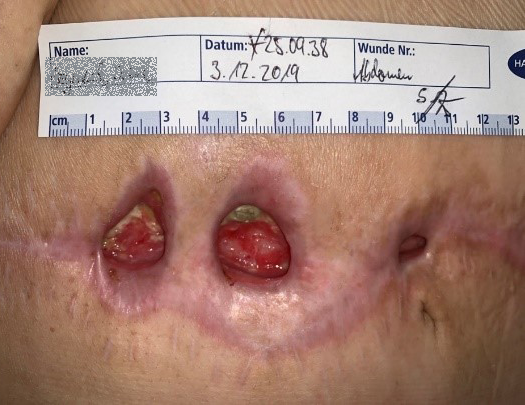
Wunden mit großen Dehiszenzen und Heilungsstörungen sind aufgrund der teils schweren Verläufe gefürchtet und zumeist mit viel Aufwand und Leid für den Patienten verbunden. Die Wahl der passenden Wundauflage sowie die Adhärenz der Patientin ist dabei entscheidend, wie der beschriebene Patientenfall zeigt.
Material und Methode
Aus diesem Grund entschied man sich für den Einsatz einer silikonbeschichteten Wundauflage mit superabsorbierenden Polymeren (SAP), Zetuvit® Plus Silicone Border. Diese ist aufgrund ihrer hohen Absorptions- und Retentionsfähigkeit besonders für die Versorgung von mittel bis stark sezernierenden Wunden geeignet.

Ergebnis
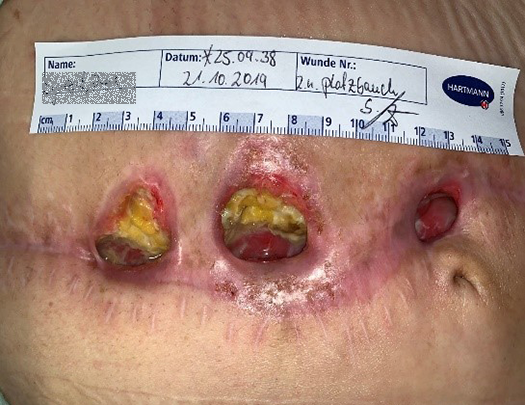
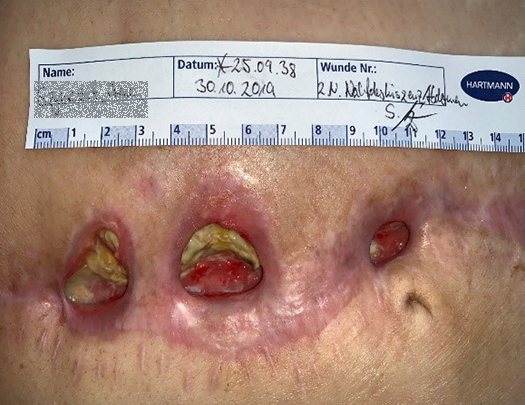
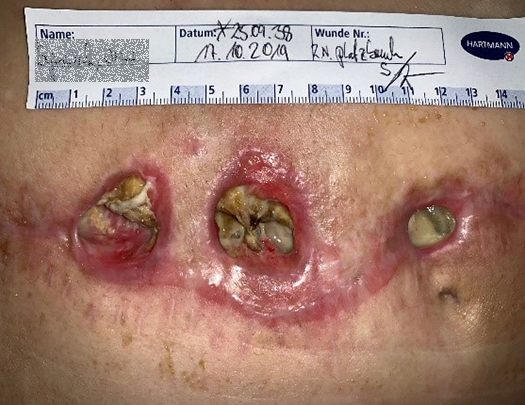
Im Verlauf der Therapie zeigte sich sehr schnell eine Abnahme der Exsudation, sodass die Verbandswechselintervalle von anfänglich täglich auf zwei bis drei Tage ausgedehnt werden konnten. Die atmungsaktive, wasserdichte und semipermeable Trägerfolie der Wundauflage machte sogar das Duschen problemlos möglich. Ein höherer Tragekomfort und weniger atraumatische Verbandwechsel bedeuteten für die Patientin eine erhebliche Entlastung. Durch neurologische Konsile und medikamentöse Anpassungen im psychisch-neurologischen Krankheitsbild konnte sie nach und nach stabilisiert und später sogar teilmobilisiert werden, sodass sich insgesamt ihre Adhärenz positiv entwickelte. Auch die Wundumgebung profitierte von der hohen Absorptions- und Retentionskapazität und den längeren Verbandwechselintervallen: Die wundheilungsspezifischen Prozesse wurden nicht mehr so oft gestört – ein tägliches Spülen mit einer Polyhexanid-haltigen Wundspüllösung wie HydroClean® Solution und das mechanische Reinigen der Wunde mit sterilen Kompressen waren nicht mehr so häufig notwendig. So konnte die sogenannte „Wundruhe“ gewährleistet werden.
Im Rahmen ihrer Möglichkeiten konnte die Patientin später sogar beim Verbandswechsel mithelfen und ihre deliranten Zustände nahmen im Laufe der Therapie unter regelmäßigen neurologischen Visiten stetig ab.